Een ziekenhuis is een plek waar je bij nood naartoe gaat. Iedere patiënt wilt hetzelfde: zo goed mogelijk geholpen worden. Niet iedere patiënt krijgt echter hetzelfde. Racisme in de samenleving sijpelt door tot de gezondheidszorg.
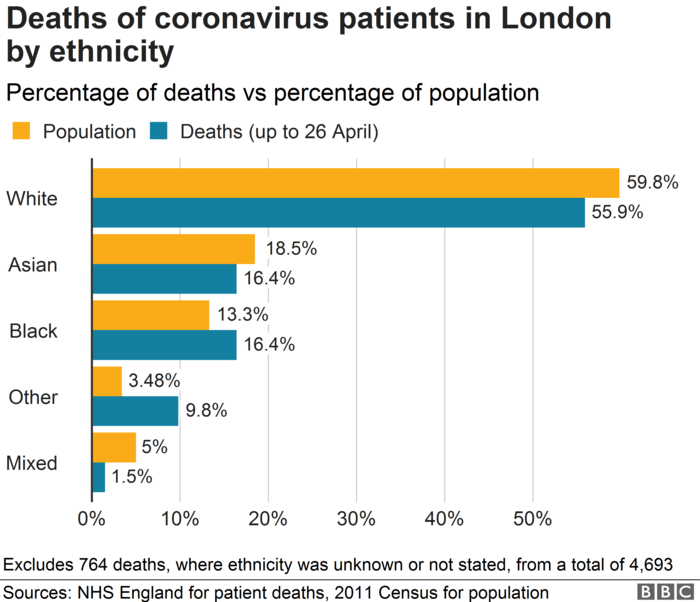
Naar een voorbeeld van ongelijkheden in de gezondheidszorg hoef je niet ver te zoeken. De sterftecijfers van de coronapandemie vertellen in verschillende landen hetzelfde pijnlijke verhaal. In Londen zijn sterftes bij witte mensen disproportioneel kleiner tegenover mensen met een andere huidskleur. In de Verenigde Staten zijn gelijkaardige, zij het zelfs grotere, ongelijkheden op te merken. Ook in Frankrijk worden mensen met een migratieachtergrond dubbel zoveel getroffen als witte Fransen. En daar waar sociale ongelijkheden het grootst zijn, zoals in de banlieues van Parijs, volgen ook de verschillen in coronacijfers. Ook in België was er een grotere oversterfte van mensen met een migratieachtergrond uit Sub-Saharaaans Afrika, in vergelijking met de gemiddelde bevolking.
,
Op zoek naar een oorzaak
Waarvandaan komen die frappante verschillen? Ligt het aan pure discriminatie? Goed mogelijk. Zo tonen enkele studies aan dat dokters minder vaak pijnstillers voorschrijven aan zwarte mensen vanuit een onbewust racistisch geloof dat zwarte mensen meer pijn kunnen verdragen. Toch is het probleem veel complexer dan regelrechte vooringenomenheid. Systemisch racisme in de samenleving kan zorgen voor moeilijkere socio-economische omstandigheden, wat eveneens een invloed heeft op de gezondheid van mensen. Maar ook deze factor licht slechts een stukje van de sluier.
Dokters schrijven minder vaak pijnstillers voor aan zwarte mensen vanuit een onbewust racistisch geloof dat zwarte mensen meer pijn kunnen verdragen
Is het dan zo dat zorgpersoneel onvoldoende getraind wordt om mensen van allerlei verschillende achtergronden te kunnen verzorgen? Zo verschijnen huidziekten in dermatologische handboeken vaak enkel op een witte huid. Elk van deze factoren draagt ertoe bij dat niet iedereen dezelfde gezondheidszorg geniet. Toch lijken ze voor het grootste deel vergeten. In de plaats wordt er blind gestaard op het idee van genetische verschillen.
Genetica maakt gek
In 2000 werd de volledige DNA-structuur van de mens in kaart gebracht en voorgesteld in het Witte Huis. Toenmalig VS-president Bill Clinton sprak de aanwezige menigte toe met de boodschap dat de grote waarde van dit project lag in het aantonen dat "alle mensen, ongeacht etniciteit, meer dan 99.9% gelijk zijn". Dat er dus kortweg geen wetenschappelijke grond is voor categorische verschillen tussen mensen. Dat de sequentie van het menselijk genoom racisme de medische wereld uit zou helpen, was een mooie droom. En net zoals de meeste dromen, bleek ook deze een groot bedrog. Ras en etniciteit zijn meer aanwezig dan ooit tevoren in de gezondheidszorg. Ondanks het ultieme bewijs dat alle mensen voor het overgrote deel gelijk zijn, wordt er net toegespitst op verschillen. Hoewel er biologisch geen verschillen aan te tonen vallen, blijft de interesse in 'race medicine' levendig.
Algoritmisch oordeel
De pertinentie van racisme in de geneeskunde wordt deels aangestuurd door diagnostische algoritmes die in veel landen alledaags gebruikt worden. De idee achter zo'n algoritme is dat een diagnose van een ziekte als een heel ingewikkelde puzzel kan worden opgelost. Computers zijn al een tijdje betere puzzelaars dan de mens en kunnen dus sneller dan de gemiddelde dokter tot een juiste diagnose komen. De dokter hoeft enkel de juiste karakteristieken en symptomen van de patiënt in te geven. Nu, een dokter gaat niet helemaal passief met dit instrument om en interpreteert de resultaten van de computer ook zelf. Toch blijft er een grote afhankelijkheid van computerresultaten.
Menselijke racistische stereotypes worden doorgegeven in de binaire code van een onafhankelijk, analytisch toestel
Programmeurs raden diagnostische algoritmes aan onder de leuze dat algoritmes onafhankelijk zijn. De mens zit volgepropt met vooroordelen, terwijl een computer geen oordeel treft. Het algoritme legt enkel de puzzel, niet meer. De ideale antiracistische maatregel, zou je denken! Helaas zijn algoritmes eveneens geschreven door feilbare mensen. Menselijke racistische stereotypes worden onbedoeld doorgegeven in de binaire code van een onafhankelijk, analytisch toestel. En dat terwijl de inclusie van etniciteit enkel helpt in uitzonderlijke gevallen. Het typevoorbeeld hierbij is de kans op sikkelcelanemie, een ziekte die door genetische evolutie meer voorkomt bij mensen met roots in Sub-Saharaans Afrika. De rol van etnische afkomst als factor in deze algoritmes is dat het als proxy gebruikt wordt voor andere sociale factoren. Zou het niet tot betere geneeskunde leiden door patiënten naar hun effectieve sociaal-economische levensomstandigheden te vragen, in plaats van conclusies te trekken vanuit racistische vooroordelen?
Er moet hier wel een stevige kanttekening bij gemaakt worden. Omwille van voorgaande redenen, wordt etnische afkomst in België bewust niet geïncludeerd in diagnostische algoritmes. Dit betekent niet dat racistische vooroordelen geen invloed kunnen hebben op Belgische dokters, maar het systemisch racisme wordt alleszins niet verder gestuurd door computers. En dat zorgt voor betere gezondheidszorg. Genetisch gezien zijn er meer interpersoonlijke verschillen in de samenleving dan interetnische verschillen. Etniciteit gebruiken als een proxy voor genetische, sociale, economische en maatschappelijke factoren is niet alleen erg racistisch stereotyperend. Het leidt ook tot slechte geneeskunde met weinig analytische precisie.
Dit artikel is gebaseerd op de les 'Race and intersectionality in health care' van prof. dr. Heidi Mertes.









Reactie toevoegen